引言
“消化前沿”专栏是北部战区总医院消化内科祁兴顺医生应《消化界》编辑部邀请联合发起的学术专栏,定期收集整理消化病领域的研究进展,每月(最后一周)挑选一篇重要文献进行精读讨论,希望能帮助读者知其然知其所以然,启迪临床科研思维、学以致用。今天为您带来第17期内容:胆囊及胆囊结石参数与肝硬化患者临床预后的相关性。
文章简述
肝硬化是慢性肝病的终末期阶段,通常由一种或多种病因引起,具有很高的发病率和死亡率。肝硬化可导致一些致命性并发症,如食管胃底静脉曲张破裂出血、腹水、肝性脑病及黄疸等。据2017年全球疾病负担研究报告统计,肝硬化导致约132万人死亡,占全球总死亡人数的2.4%(GBD 2017 Cirrhosis Collaborators. Lancet Gastroenterol Hepatol 2020;5:245-66)。
胆囊为贮存和浓缩胆汁的器官,呈梨形,长8-12cm,宽3-5cm,壁厚小于0.3cm,容量为40-60ml。在血流动力学方面,胆囊静脉通过门静脉系统流入下腔静脉。因此,在肝硬化患者中,由于门静脉压力增加,胆囊静脉流出受阻而导致胆囊充血,进而在腹部增强CT上表现为胆囊长度、宽度及胆囊壁厚度的改变。另一方面,肝硬化门静脉高压可导致胆囊动力下降,因此,肝硬化与胆囊结石的高发病风险相关。有研究报道,肝硬化患者胆囊结石的患病率约为普通人群的两倍(Bouchier IA. Gut 1969;10:705-10)。然而,胆囊形态学改变及胆囊结石与肝硬化患者预后之间的关系尚不清楚。
我们团队的Ding等于2024年7月在《Journal of Translational Internal Medicine》杂志正式发表了一篇题为《胆囊及胆囊结石参数与肝硬化患者临床预后的相关性》的文章。该研究旨在探讨胆囊及胆囊结石的各种参数,包括胆囊长度和宽度、胆囊壁厚度、是否存在胆囊结石以及胆囊结石的长度和宽度与肝硬化患者的长期生存及肝脏失代偿事件之间的关系。
我们团队回顾性纳入了206例肝硬化患者,并测量其轴位增强CT图像中的胆囊长度及宽度、胆囊壁厚度、是否存在胆囊结石以及胆囊结石长度及宽度。通过X-tile软件来计算这些参数的最佳截断值,并据此评估肝硬化患者的生存及肝脏失代偿事件的发生情况。通过Cox回归分析与Kaplan-Meier曲线分析探讨它们与生存之间的关联;通过竞争风险分析与Nelson-Aalen累积风险曲线分析评估它们与肝脏失代偿事件发生之间的关联,其中,死亡是竞争事件。
结果显示,胆囊长度<72 mm的肝硬化患者的累积生存率显著高于≥72 mm的肝硬化患者(P=0.049),而胆囊宽度、胆囊壁厚度、是否存在胆囊结石、胆囊结石长度和宽度与肝硬化患者生存无显著相关性(P=0.10、P=0.14、P=0.97、P=0.73、P=0.73)。胆囊壁厚度<3.4 mm的肝硬化患者的肝脏失代偿事件的累积发生率明显低于胆囊壁厚度≥3.4 mm的肝硬化患者(P=0.02),而胆囊长度和宽度、是否存在胆囊结石、胆囊结石的长度和宽度与肝脏失代偿事件无显著相关性(P=0.15、P=0.15、P=0.54、P=0.76、P=0.54)。
综上,胆囊长度及胆囊壁厚度的改变可能与肝硬化患者的长期预后相关,而胆囊结石指标与其无关。
重要研究结果分析及其临床意义
Analysis of important research results and their clinical significance
一.纳入患者特征
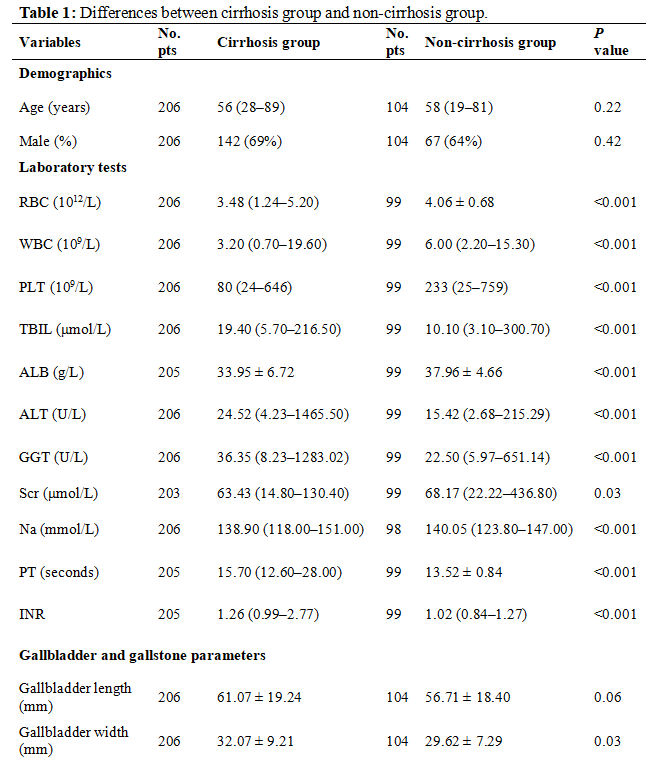
(表源自文献)
本研究共纳入206例肝硬化患者。纳入患者的中位年龄为56岁(范围:28-89岁),142例(69%)为男性。中位随访时间为2.25年(范围:0.09-6.03年)。54例患者发生胃肠道出血、42例发生腹水、10例发生肝性脑病。29例死亡,其中23例死于肝脏疾病及相关并发症、1例死于非肝脏疾病、5例死因未知。随访期,无患者接受肝移植。
二.胆囊及胆囊结石参数与肝硬化患者生存之间的关联
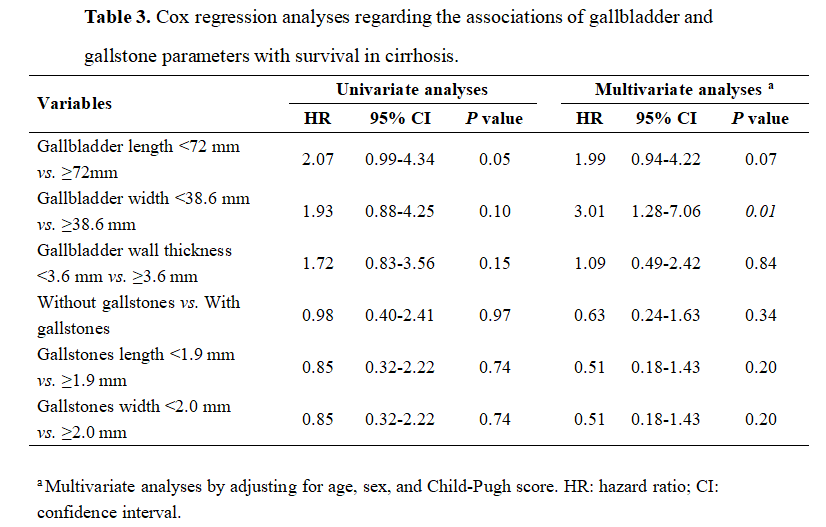
(表源自文献)
预测肝硬化患者生存的胆囊长度、胆囊宽度、胆囊壁厚度、胆囊结石长度及胆囊结石宽度的最佳截断值分别为72 mm、38.6 mm、3.6 mm、1.9 mm和2.0 mm。
单因素Cox回归分析表明,胆囊长度<72 mm、胆囊宽度<38.6 mm、胆囊壁厚度<3.6 mm、无胆囊结石、胆囊结石长度<1.9 mm及胆囊结石宽度<2.0 mm均不是肝硬化患者生存的显著预测因子。然而,在校正年龄、性别及Child-Pugh评分后,多因素Cox回归分析表明,胆囊宽度<38.6 mm是肝硬化患者生存的独立预测因子(HR=3.01, 95% CI: 1.28-7.06, P=0.01),而胆囊长度<72 mm、胆囊壁厚度<3.6 mm、无胆囊结石、胆囊结石长度<1.9 mm及胆囊结石宽度<2.0 mm并非肝硬化患者生存的独立预测因子。
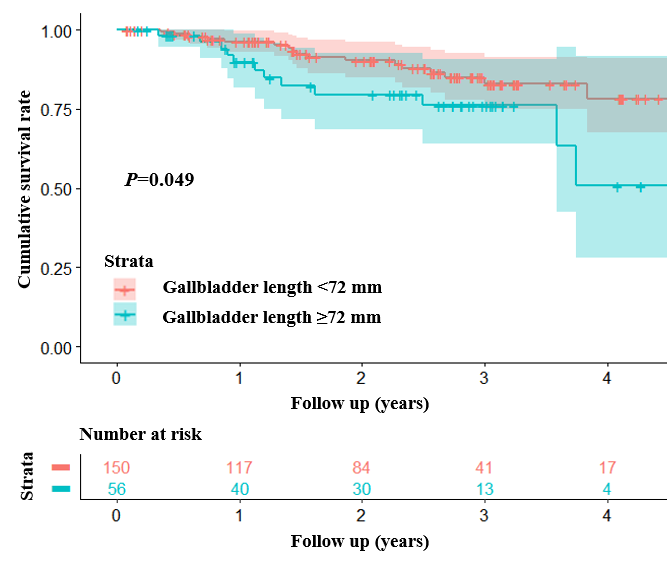
(图源自文献)
Kaplan-Meier曲线分析表明,胆囊长度<72 mm的肝硬化患者的累积生存率显著高于≥72 mm者(P=0.049)。然而,胆囊宽度<38.6 mm与≥38.6 mm者(P=0.10)、胆囊壁厚度<3.6 mm与≥3.6 mm者(P=0.14)、无胆囊结石与有胆囊结石者(P=0.97)、胆囊结石长度<1.9 mm与≥1.9 mm者(P=0.73)以及胆囊结石宽度<2.0 mm与≥2.0 mm者(P=0.73)之间的累积生存率均无显著差异。
三.胆囊及胆囊结石参数与肝硬化患者肝脏失代偿事件之间的关联

(表源自文献)
预测肝硬化患者发生肝脏失代偿事件的胆囊长度、胆囊宽度、胆囊壁厚度、胆囊结石长度及胆囊结石宽度的最佳截断值分别为55.8 mm、31.1 mm、3.4 mm、1.9 mm和1.7 mm。
竞争风险分析表明,胆囊壁厚度<3.4 mm与肝脏失代偿事件发生风险的降低显著相关(sHR=1.62, 95% CI: 1.09-2.41, P=0.02),而胆囊长度<55.8 mm、胆囊宽度<31.1 mm、无胆囊结石、胆囊结石长度<1.9 mm及胆囊结石宽度<1.7 mm均与肝脏失代偿事件发生风险的降低无显著相关性。
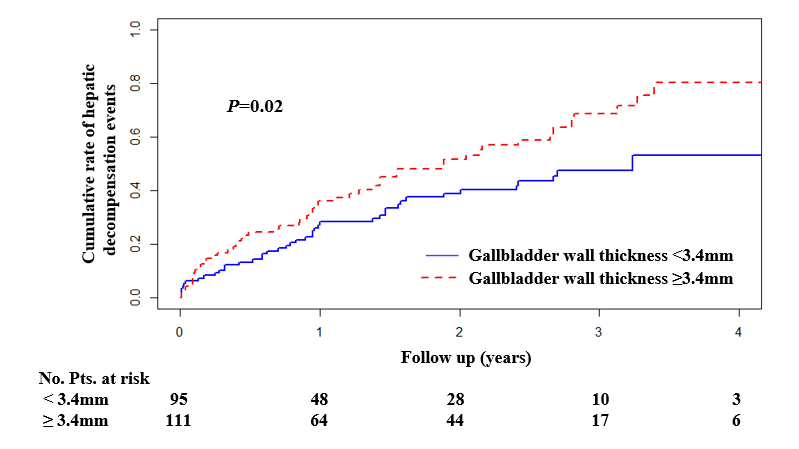
(图源自文献)
Nelson-Aalen累积风险曲线分析表明,胆囊壁厚度<3.4 mm的肝硬化患者的肝脏失代偿事件的累积发生率显著低于≥3.4 mm者(P=0.02)。然而,胆囊长度<55.8 mm与≥55.8 mm者(P=0.15)、胆囊宽度<31.1 mm与≥31.1 mm者(P=0.15)、无胆囊结石与有胆囊结石者(P=0.54)、胆囊结石长度<1.9 mm与≥1.9 mm者(P=0.76)以及胆囊结石宽度<1.7 mm与≥1.7 mm者(P=0.54)之间的肝脏失代偿事件的累积发生率均无显著差异。
总结与展望
综上所述,肝硬化患者常有胆囊形态的改变及更高的胆囊结石患病率。重要的是,增厚的胆囊壁与增加的胆囊长度预示着肝硬化患者结局更差。然而,胆囊结石与肝硬化患者的临床结局无关。未来应开展进一步研究以阐明胆囊及胆囊结石相关参数的动态变化对肝硬化患者预后的影响。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言













#肝硬化# #胆囊结石#
101 举报